MD INTERNISTA – ENDOCRINOLOGA
FSFB - UNIANDES
La deficiencia de vitamina D es una enfermedad producto de los cambios sociales. A mediados del siglo XVII se describe en el escenario clínico una nueva enfermedad que afectaba a los niños, jóvenes y a las mujeres en edad reproductiva, que no se presentaba en campesinos. Esta enfermedad producía deformidades esqueléticas y retardo del crecimiento. En los últimos 20 años nuevamente resurge con múltiples estudios que reportan una alta prevalencia de deficiencia de vitamina D debido al mayor conocimiento de esta patología aunado a una posibilidad de cuantificación de la vitamina D.
La imagen mental de la deficiencia de la vitamina D está estrechamente ligada al raquitismo, la cual se considera una enfermedad extinguida principalmente en los países desarrollados. Sin embargo, hoy conocemos que no son las únicas manifestaciones de la deficiencia de vitamina D.
RAQUITISMO
Desafortunamente esta deformidad esquelética es la punta del iceberg. Tanto en el útero como en la niñez la deficiencia de vitamina D puede causar retardo del crecimiento y deformidades esqueléticas que incluyen: Piernas arqueadas, ampliación de las epífisis de huesos largos y costillas, deformidad de la pelvis, agrandamiento del cráneo, deformidad de la columna, dentición pobre y débil.
OSTEOMALACIA
En adultos la deficiencia de vitamina D produce una falla en la mineralización que se traduce con la precipitación o exacerbación de una osteopenia y osteoporosis causando incremento del riesgo de fractura asociado a debilidad muscular. Radiologica e histológicamente podemos apreciar osteítis fibrosa
COMO SE OBTIENE LA VITAMINA D
La vitamina D es adquirida naturalmente por la síntesis endógena posterior a la exposición solar o por la ingesta dietaria.
La vitamina D exógena es disponible como suplemento dietario de dos formas: - Ergocalciferol o vitamina D2 derivada de la irradiación del ergosterol en las levaduras y puede tener una vida media de 7 – 15 días
- Colecalciferol o vitamina D3 proviene de fuentes animales y puede tener una vida media de 15 – 21 días.
Las dos formas son casi equivalente, y 1 mcg de ellas suministra 40 UI de actividad de vitamina D. Sin embargo, el colecalciferol es mejor absorbido y puede aumentar los niveles séricos de 25OHD 3 veces más que el ergocalciferol en adultos, produciendo unos niveles fisiológicos mas duraderos.FUENTES NATURALES
En la siguiente tabla se aprecia los aportes de vitamina D en los alimentos más representativos
METABOLISMO DE LA VITAMINA D
La vitamina D es una hormona esteroidea que tiene un receptor nuclear con la habilidad de regular la expresión de genes.
VITAMINA D A TRAVES DE LA EXPOSICION SOLAR
El espectro de radiación ultravioleta B (con longitud de onda entre 290 – 315 nm) penetra la piel y convierte el 7-dehidrocolesterol a previtamina D3, la cual es rápidamente convertida a vitamina D3. Esta a su vez es hidroxilada a 25 OH vitamina D3 (colecalciferol) en el hígado. La exposición solar excesiva no causa intoxicación por vitamina D, porque parte de la previtamina D3 y la vitamina D3 en exceso es convertida a metabolitos inactivos (lumisterol y taquisterol)
VITAMINA D A TRAVES DE LA INGESTA DIETARIA
Tanto la vitamina D en la dieta y los suplementos orales de vitamina D son bien absorbidos en el intestino delgado requiriendo de la presencia de bilis para dicho fin. El colecalciferol es más rápido y completamente absorbido comparado con el ergocalciferol. Posteriormente son ligados a proteínas transportadoras y albumina y son ampliamente distribuidos a través de todo el cuerpo. Estas vitaminas son almacenadas en el hígado y la grasa.
El ergocalciferol y el colecalciferol son prohormonas (formas inactivas) y deben ser hidroxiladas a nivel renal a 1,25 di(OH)vitamina D o calcitriol que tiene una vida media de 5 – 8 horas. Los productos primarios son eliminados a través de la excreción biliar.
La forma activa de vitamina D (1,25, di(OH)vitamina D o calcitriol) controla la absorción enteral de calcio y la reabsorción tubular de calcio por el riñón, adicionalmente regula el crecimiento óseo y su remodelación a través de la movilización del calcio
EXISTE DEFICIENCIA DE VITAMINA D EN COLOMBIA?
Debido a que la osteoporosis es una enfermedad frecuente, se determino la prevalencia de hipovitaminosis D asociada a desmineralización ósea en población atendida en el Hospital Universitario Fundación Santafé de Bogotá entre agosto 2008 y julio 2009; se reviso la edad, el genero, T-Score, Z-score y se considero rango normal de 25OHD entre 32 – 150 ng/dl. Se hallaron 460 determinaciones de 25OHD, 105 sujetos con osteodensitometría DXA, 80% mujeres. Edad promedio fue 66 años (DE ± 12,5; rango 39 a 91); para mujeres fue 67,1 años (DE ± 12,2; rango 39 a 91), para hombres fue 61 años (DE ± 10,7; rango 42 a 82). 25OHD promedio fue 31 ng/ml (DE ± 17,6; rango 8,2 a 110); para mujeres 30,5 ng/mL (DE ± 16,1; rango 10,6 a 96 ng/mL), para hombres 33,5 ng/mL (DE ± 23,4; rango 8,2 a 110 ng/mL). El 69,5% de casos presentaron algún nivel de insuficiencia de vitamina D, 45,7% insuficiencia leve y 23,8% insuficiencia moderada; no hay casos con insuficiencia severa. No existen diferencias significativas entre concentraciones de 25OHD entre hombres y mujeres; o edad. Existe diferencia significativa entre los sujetos con osteoporosis y concentraciones de 25OHD inferiores a 28 ng/ml, (p=0,046); sin embargo, no hay diferencia entre bajos niveles de 25OHD y sujetos con osteopenia. Se concluyo que la hipovitaminosis D es muy prevalente en pacientes con osteoporosis y baja masa ósea y debe evaluarse en el contexto de osteoporosis.
MANIFESTACIONES NO CLASICAS DE LA DEFICIENCIA DE VITAMINA D
La salud neuromuscular depende de buenos niveles de vitamina D, la deficiencia produce:
Alteración de la función neuromuscular con disminución de la velocidad y la fuerza del movimiento, inestabilidad corporal y aumento en el riesgo de caídas
La vitamina D controla el crecimiento y diferenciación celular, su deficiencia puede producir:
Desrepresión de genes involucrados en la proliferación celular y diferenciación celular aumentando el riesgo de cáncer y su mortalidad
Funcion inmunomoduladora depende de un buen aporte de vitamina D, su deficiencia produce:
Alteración de la respuesta del macrófago y monocito con aumento del riesgo de sufrir tuberculosis, entre otras infecciosas
Alteración de la respuesta inmunológica con mayor riesgo de desarrollar enfermedades autoinmunes.
VITAMINA D Y MORTALIDAD GENERAL
La suplementación de vitamina D en diálisis ha demostrado disminuir la mortalidad.
Pacientes con enfermedad renal crónica en predialisis con bajos niveles de vitamina D tienen mayor mortalidad. .
En un estudio con más de 3000 pacientes a quienes se le realizo coronariografía se encontró una relación positiva entre deficiencia de vitamina D y mortalidad de todas la causas.
En un estudio con mas 13000 personas adultas, se hallo que los niveles de vitamina D en el quartil inferior tenían un razon de mortalidad de 1,26 IC 95% 1,08 – 1,46 .
En un meta análisis demostró que la ingesta de vitamina D a dosis normales se asocia con disminución de todas las tasas de mortalidad.
Receptores de vitamina D se encuentran en el musculo liso, endotelio y cardiomiocitos
Bajos niveles de vitamina D se relacionan con
hipertensión
calcificación de arteria coronaria
Enfermedad cardiovascular
En una cohorte de Framingham con más de 1700 pacientes se estudio la relación entre eventos cardiovasculares y deficiencia de vitamina D en 5 años
Niveles menores de 15 ng dl experimentaron mas eventos cardiovasculares HR 1,62 IC 95% 1,11 – 2,36
La relación se mantuvo en los pacientes hipertensos.
VITAMINA D Y RIESGO DE DIABETES MELLITUS
La vitamina D juega un papel importante en la homeostasis de la glucosa y en la génesis de la DM tipo 1 y 2
El receptor de la vitamina D3 tiene fuertes efectos inmunomoduladores
Ingesta incrementada de vitamina D en infantes puede disminuir el desarrollo de DM tipo 1.
La deficiencia de vitamina D, puede contribuir al riesgo de DM tipo 2 por las siguientes razones:
defectos en la función de la célula β pancreática
alteración en la sensibilidad a la insulina
inflamación sistémica
Un meta análisis mostro asociación entre baja ingesta de vitamina D y calcio con respecto a :
Mayor prevalencia de DM2 RR 0,36 IC 95% 0,16 – 0,80
síndrome metabólico con RR 0,71 IC 95% 0,57 – 0,89
VITAMINA D Y ESCLEROSIS MULTIPLE
La esclerosis multiple (EM) es una enfermedad neurodegenerativa autoinmune, mediada por linfocitos T
Hay una susceptibilidad genética, pero el impacto ambiental contribuye: latitud, la exposición solar
Un estudio prospectivo anidado, caso – control examino 7 millones de muestras de militares veteranos y comparo las muestras de 257 pacientes con EM antes del diagnostico y se encontró:
correlación inversa entre niveles de vitamina D y riesgo de EM principalmente en menores de 20 años
Estudio caso y control de 103 pacientes con EM, se compararon los niveles de vitamina D con 110 controles y se hallo que:
el incremento en cada 10 nmol/l de vitamina D disminuye la probabilidad de EM en 19% en mujeres
hay una correlación negativa entre Expanded Disability Status Scale entre EM y niveles de 25OHD3
Bajos niveles de vitamina D se ha reportado en las pacientes recurrentes de EM.
VITAMINA D Y COGNICION
Hay presencia de receptores para vitamina D3 en el hipocampo y la vitamina D puede tener efectos antioxidantes.
Los pacientes con demencia de Alzheimer tiene niveles más bajos de vitamina D comparados con los controles sin demencia. .
En un estudio transversal con 225 pacientes ambulatorios con demencia de alzheimer se encontró una correlación entre los niveles de vitamina D y ninguna otra vitamina y su puntaje de Mini Mental Status Examination.
VITAMINA D Y DOLOR CRONICO
La deficiencia de vitamina D puede producir alteración de la función nociceptiva y neuromuscular
Un metaanalisis de 51 estudios para evaluación de la vitamina D y el dolor musculo esqueletico hallo que el tratamiento de la deficiencia de vitamina D produce un incremento en la fuerza muscular y disminución del dolor de espalda y de miembros en los siguientes seis meses.
VITAMINA D Y OSTEOPOROSIS
Con deficiencia de vitamina D se altera la absorción intestinal de calcio y fosforo que son la base para formar el cristal de hidroxiapatita. La normosuficiencia de vitamina D incrementa la absorción de calcio en un 30 – 40% y de fosforo en un 80%.
La suplementación de calcio y vitamina D produce:
Mayor densidad mineral ósea
Disminución de la incidencia de fracturas de cadera
La suplementación de colecalciferol en mas de 700 UI mas calcio:
Previno la perdida osea comparada con placebo
La suplementacion de colecalciferol 300 – 400 UI sin calcio no altera la incidencia de fracturas .
La revisión cochrane encontró
Evidencia no clara sobre la administracion de vitamina D y fractura de cadera, vertebral y otras
Beneficio de suplementación de calcio y vitamina D en anciano de hogar geriátrico y frágil
En un metanalisis de estudios aleatorizados con más de 42000 pacientes, se hallo que suplementación de vitamina D en mas de 400 UI disminuyo la incidencia de fracturas no vertebrales RR 0,86 IC 95% 0,77 – 0,96. Dosis inferiores a 400 UI no mostraron beneficio.
VITAMINA D Y RIESGO DE CAIDA
La vitamina D se asocia con mejoria de la funcion neuromuscular
Estudio italiano con mujeres con al menos una caida en los 12 meses previos y niveles de 25OHD3 menores de 24 ng/ml, se le formulo calcio 1000 mg dia y se aleatorizaron a 1000 UI de ergocalciferol dia o placebo.
- caídas en 12 meses: 53% Vs 63,9% IC 95% 0,41 – 1,06
- caídas a 12 meses corregido para la talla: RR 0,62 IC 95% 0,37 – 0,99
Un analisis estratificado con suplementacion de 800 UI vs placebo a 5 meses
RR 0,28 IC 95% 0,1 – 0,75, disminuyo el 72% la incidencia de caidas
dosis bajas de vitamina D no impactaron en caidas.
Un metaanalisis de 12 estudios controlados con residentes de hogares geriatricos y en comunidad. 3
RR 0,89 IC 95% 0,8 – 0,99
Un estudio con 1237 hombres y mujeres con promedio de edad de 70 años y suplementacion de vitamina D entre 2 meses a 3 años, se disminuyo el riesgo de caida en un 22% comparado al uso de solo calcio. El NNT fue de 15.
FACTORES QUE LLEVAN A LA DEFICIENCIA DE VITAMINA D
Entre las causas más frecuentes para tener deficiencia de vitamina D tenemos:
- La falta de exposición solar
- El uso de bloqueador solar
- El uso de mucha ropa que bloquea la exposición solar
- El consumo de dietas pobres en vitamina D
- Los síndromes de malabsorción
- Marcada cantidad de melanina en piel
EVALUACION DE LA DEFICIENCIA DE VITAMINA D
El diagnostico de deficiencia de vitamina D se realiza con la medición de 25 OH vitamina D total que se compone de 25 OH vitamina D2 y 25 OH vitamina D3.
Los rangos de normalidad de vitamina D se han determinado en multiples estudios por puntos de corte donde el riesgo relativo de un evento adverso asociado a la deficiencia es estadísticamente significativo. Actualmente se considera valor norma de 25 OH vitamina D: 30 – 150 ng/ml y rango de toxicidad: Mayor a 150 ng/ml
La medición de vitamina D se puede acompañar de la medición de Parathormona intacta (PTHi), calcio serico, fosforo serico y fosfatasa alcalina, pero estos nos sustituyen la medición de 25 OHD. La medición de los niveles de 25OHD se debe realizar cada dos o tres meses hasta que se obtenga el nivel estable deseado, y luego cada año.
RECOMENDACIONES DE SUPLEMENTACION
Los países del primer mundo que sufren el rigor de las estaciones han conquistado la osteomalacia y el raquitismo con la fortificación de los alimentos con vitamina D y la suplementación en situaciones especiales. Las recomendaciones actuales por diferentes organizaciones científicas mundiales consideran que:
Para mujeres gestantes
Si un feto o un lactante es alimentado por una madre deficiente de vitamina D, puede tener un impacto directo en la salud del bebe, como en su vida adulta. Por tanto La asociación Pediátrica Canadiense recomienda 52 una ingesta diaria de 2000 UI de colecalciferol para mujeres en gestación y lactancia con control periódico de calcio y 25OHD
Para personas mayores de 50 años
La National Osteoporosis Foundation en el 2008 recomendó un aporte entre 800 y 1000 UI día en suplementos o dieta
The Canadian clinical guidelines en el año 2002 recomendó un aporte de 800 UI día
Para personas entre 19 y 50 años
The Canadian clinical guidelines en el año 2002 recomendó un aporte de 400 UI día
Los suplementos de vitamina D pueden ser administrados con o sin comida. La administración con alimentos puede ser útil para disminuir los síntomas gastrointestinales.
CORRECCION DE LA DEFICIENCIA DE VITAMINA D
Las personas que están deficientes o insuficientes de vitamina D se le debe normalizar los valores de 25OHvitamina D por encima de 32 ng/ml con altas dosis de colecalciferol o ergocalciferol teniendo en cuenta que:
Una dosis de 400 UI /dia de vitamina D incrementa la concentración de 25OHD de 2,8 ng /ml a 4,8 ng/ml
Una dosis de 1700 UI /dia de Vitamina D incrementa la concentración de 25OHD de 20 ng/ml a 32 ng/ml
La dosis de exposición solar día, incrementa en forma variable la concentración de 25OHD porque hay muchas variables que intervienen en este proceso, pero puede ser una forma razonable de tratamiento cuando no se dispone de altas dosis de vitamina D.
La forma de corrección de la deficiencia de vitamina D puede ser:
1. Colecalciferol 50000 UI oral cada semana por 8 semanas
2. Ergocalciferol 50000 UI oral cada semana por 8 semanas
3. Ergocalciferol o colecalciferol 50000 UI oral día por 7 días y luego se continua una suplementación de 800 UI oral día
4. Si se dispone de ampollas para uso intramuscular también se puede realizar dicha corrección.
Se debe dar aporte de calcio elemental 1200 mg día si no hay contraindicación.
EXPOSICION SOLAR RESPONSABLE
La exposición solar puede conllevar a problemas menores como el foto envejecimiento y arrugas prematuras. Pero la exposición solar prolongada sin fotoprotección puede incrementar el riesgo de cáncer de piel.
La American Academy of Dermatology recomienda usar fotoprotección y no exposición solar. El uso de cremas con SPF 15 bloquea la producción de vitamina D en un 99%, lo cual podría hacer propenso al paciente a un déficit de vitamina D y requerir suplementación. Adicionalmente el paciente de piel oscura tiene mas melanina que bloquea en forma natural la producción de vitamina D.
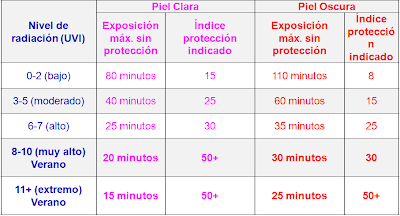
Una aproximación para formulación de exposición solar dependiendo del fototipo de piel se expone en la siguiente tabla
CONDICIONES ESPECIALES QUE PUEDEN REQUERIR MAYOR APORTE DE VITAMINA D.
En algunas condiciones patológicas las dosis de corrección convencionales pueden ser insuficientes como las siguientes situaciones:
Raquitismo: se puede requerir hasta 10.000 UI/día (hasta 250 mcg/día) por dos a tres meses hasta normalizar los niveles de 25OHD.
Síndromes de malabsorción: 25.000 UI/día (625 mcg/día), si no se alcanzan los niveles séricos de 25OHD adecuados por vía oral, se debe considerar la dosis intramusculares.
Hipofosfatemia familiar: 40.000 UI – 80.000 UI /día (1 – 2 mg/día)
Hipoparatiroidismo: 200.000 UI/día (5 mg/día) titulando hasta mantener niveles óptimos
APORTES DE VITAMINA D EN COLOMBIA
En la actualidad disponemos de los siguientes aportes de vitamina D:
- Colecalciferol tabletas de 1000 UI y 2000 UI
- Femibion D3 en sobres: Fosfato tribasico de calcio 600 mg mas Colecalciferol 800 UI
- Alendronato tabletas de 70 mg mas colecalciferol 2800 UI
- Alendronato tabletas de 70 mg mas colecalciferol 5600 UI
Las combinaciones de alendronato mas colecalciferol son muy útiles en el paciente que requiere tratamiento para osteoporosis.
INTERACCIONES MEDICAMENTOSAS
La absorción de vitamina D o los suplementos de vitamina D se puede disminuir con la administración concomitante de aceite mineral, colestiramina, colestipol u orlistat.
El uso de antiácidos que contienen magnesio concomitante con la suplementación de vitamina D puede producir hipermagnesemia especialmente en el paciente con diálisis renal.
La administración de suplementos de vitamina D en paciente con hipoparatiroidismo que toma tiazidas puede producir hipercalcemia.
El uso de vitamina D y suplementos de calcio puede antagonizar los efectos de los bloqueadores de canales de calcio. Esta combinación también puede producir toxicidad en el paciente que toma digoxina.
La administración de fenobarbital o fenitoina puede incrementar la tasa de metabolismo hepático de vitamina D, produciendo compuestos inactivos y reduciendo la absorción de calcio.
EVENTOS ADVERSOS
La administración de vitamina D en su forma ergocalciferol o colecalciferol es relativamente segura y tiene un umbral terapéutico muy amplio. Sin embargo, la excesiva administración de vitamina D puede producir debilidad, cefalalgia, somnolencia, nauseas, vomito, boca seca, sabor metálico, constipación, dolor muscular y óseo. Con ingestas altas continuas mayores a 100.000 UI/dia o una sobredosis documentada con niveles séricos de 25OHD mayor a 100 ng/ml el paciente puede presentar poliuria, polidipsia, anorexia, irritabilidad, acidosis leve, hipercalciuria, anemia, azotemia, nefrocalcinosis, calcificaciones vasculares, pancreatitis, fotofobia, rinorrea, prurito, hipertermia, inestabilidad cardiovascular, desmineralización ósea, alteración hepática o renal. Estos síntomas pueden persistir por varios meses después de la suspensión de la terapia.
RECOMENDACIONES FINALES SOBRE VITAMINA D
En adultos mayores, la suplementación de 700 a 800 IU/día está asociada con una disminución del riesgo de caída (evidencia, B).
En adultos mayores, la suplementación de 700 a 800 IU/día está asociada con una disminución del riesgo de fracturas (evidencia, A).
Para prevenir la deficiencia de vitamina D, los adultos con una inadecuada exposición solar deben tomar 400 a 600 IU/día de vitamina D (Evidencia, C).
Adultos con deficiencia de vitamina D, excepto para aquellos con síndromes de malabsorción, deben recibir dosis de mantenimiento de 800 a 1000 IU /día de vitamina D (evidencia, C).
BIBLIOGRAFIA
Hickey L, Gordon CM. Vitamin D deficiency: new perspectives on an old disease. Curr Opin Endocrinol Diabetes 2004;11:18–25.
Holick MF. Vitamin D deficiency. N Engl J Med 2007;357:266-81.
Gonzalez D, Zuñiga C, Kattah W. Insuficiencia De Vitamina D En Pacientes Adultos Con Baja Masa Osea Y Osteoporosis En La Fundacion Santafe De Bogota 2008 – 2009. V Encuentro de investigadores de la Fundacion Santa Fe de Bogota, Presentación oral, Nov 2009
Wolf M, Shah A, Gutierrez O, et al. Vitamin D levels and early mortality among incident hemodialysis patients. Kidney Int 2007;72:1004 –13.
Inaguma D, Nagaya H, Hara K, et al. Relationship between serum 1,25-dihydroxyvitamin D and mortality in patients with pre-dialysis chronic kidney disease. Clin Exp Nephrol 2008;12:126 –31.
Dobnig H, Pilz S, Scharnagl H, et al. Independent association of low serum 25-hydroxyvitamin D and 1,25-dihydroxyvitamin D levels with all-cause and cardiovascular mortality. Arch Intern Med 2008;168: 1340–9.
Melamed ML, Michos ED, Post W, Astor B. 25-hydroxyvitamin D levels and the risk of mortality in the general population. Arch Intern Med 2008;168: 1629–37.
Autier P, Gandini S. Vitamin D supplementation and total mortality. Arch Intern Med 2007;167:1730–7.
Wang TJ, Pencina MJ, Booth SL, et al. Vitamin D deficiency and risk of cardiovascular disease. Circulation 2008;117:503–11.
Danescu LG, Levy S, Levy J. Vitamin D and diabetes mellitus. Endocrine 2009;35:11–7.
Mathieu C, Gysemans C, Giulietti A, Bouillon R. Vitamin D and diabetes. Diabetologia 2005;48:1247–57.
Palomer X, Gonza´lez-Clemente JM, Blanco-Vaca F,Mauricio D. Role of vitamin D in the pathogenesis of type 2 diabetes mellitus. Diabetes Obes Metab 2008;10:185–97.
Pittas AG, Lau J, Hu FB, Dawson-Hughes B. The role of vitamin D andcalcium in type 2 diabetes. A systematic review and meta-analysis. J Clin Endocrinol Metab 2007;92:2017–29.
Munger KL, Levin LI, Hollis BW, Howard NS, Ascherio A. Serum 25-hydroxyvitamin D levels and risk of multiple sclerosis. JAMA 2006;296:2832–8.
Kragt JJ, van Amerongen BM, Killestein J, et al. Higher levels of 25-hydroxyvitamin D are associated with a lower incidence of multiple sclerosis only in women. Mult Scler 2009;15:9 –15.
Soilu-Ha¨nninen M, Airas L, Mononen I, Heikkila¨ A, Viljanen M, Ha¨nninen A. 25-Hydroxyvitamin D levels in serum at the onset of multiple sclerosis. Mult Scler 2005;11:266 –71.
Smolders J, Menheere P, Kessels A, Damoiseaux J, Hupperts R. Association of vitamin D metabolite levels with relapse rate and disability in multiple sclerosis. Mult Scler 2008;14:1220–4.
Brown SJ. The role of vitamin D in multiple sclerosis. Ann Pharmacother 2006;40:1158–61.
Buell JS, Dawson-Hughes B. Vitamin D and neurocognitive dysfunction: preventing “D”ecline? Mol Aspects Med 2008;29:415–22.
Oudshoorn C, Mattace-Raso FU, van der Velde N, Colin EM, van der Cammen TJ. Higher serum vitamin D3 levels are associated with better cognitive test performance in patients with Alzheimer’s disease. Dement Geriatr Cogn Disord 2008;25:539–43.
Heath KM, Elovic EP. Vitamin D deficiency: implications in the rehabilitation setting. Am J Phys Med Rehabil 2003;85:916 –23
Rodriguez-Martinez MA, Garcia-Cohen EC. Role of Ca and vitamin D in the prevention and treatment of osteoporosis. Pharmacol Ther 2002;93:37– 49.
Cranney A, Weiler HA, O’Donnell S, Puil L. Summary of evidence-based review on vitamin D efficacy and safety in relation to bone health. Am J Clin Nutr 2008;88(Suppl):513S–9S.
Avenell A, Gillespie WJ, O’Connell DC. Vitamin D and vitamin D analogues for preventing fractures associated with involutional and postmenopausal osteoporosis. Cochrane Database Syst Rev 2005;(3): CD000227.
Boonen S, Lips P, Bouillon R, Bischoff-Ferrari HA, Vanderschueren D, Haetiens P. Need for additional calcium to reduce the risk of hip fracture with vitamin D supplementation: evidence from a comparative metaanalysis of randomized controlled trials. J Clin Endocrinol Metab 2007;92:1415–23.
Bischoff-Ferrari HA, Willett WC, Wong JB, et al. Prevention of nonvertebral fractures with oral vitamin D dose dependency. A meta-analysis of randomized controlled trials. Arch Intern Med 2009;169:551–61.
Prince RL, Adustin N, Devine A, et al. Effects of ergocalciferol added to calcium on the risk of falls in elderly high-risk women. Arch Intern Med 2008; 168:103–8.
Broe KE, Chen TC, Weinberg J, et al. A higher dose of vitamin D reduces the risk of falls in nursing home residents: a randomized multiple-dose study. J Am Geriatr Soc 2007;55:234 –9.
Mathieu C, Gysemans C, Giulietti A, Bouillon R. Vitamin D and diabetes. Diabetologia 2005;48:1247–57.
Bischoff-Ferrari HA, Dawson-Hughes B, Willett WC, et al. Effect of vitamin D on falls: a metaanalysis. JAMA 2004;291:1999 –2006.
National Osteoporosis Foundation. Clinician's guide to prevention and treatment of osteoporosis. Washington, DC: National Osteoporosis Foundation, 2008.
Brown JP, Josse RG, for the Scientific Advisory Council of the Osteoporosis Society of Canada. 2002 clinical practice guidelines for the diagnosis and management of osteoporosis in Canada. CMAJ 2002;167:S1–34
Health Canada. Food and nutrition. Available from http://www.hc-sc.gc.ca/fn-an/food-guide-aliment/context/evidfond/vita_d-eng.php. Accessed March 29, 2009
Vitamin D. Drug Facts and Comparisons. Efacts [online]. 2009. Available from Wolters Kluwer Health, Inc. (accessed 5/1//09).
Position statement on vitamin D. American Academy of Dermatology. Available at http://www.aad.org/forms/policies/uploads/ps/ps-vitamin%20d.pdf Accessed March 8, 2010.
Buck ML. Prevention and Management of Vitamin D Deficiency in Children: Part II. Vitamin D Supplementation. Pediatr Pharm. 2009;15(6)
American Family Physician. October 15, 2009





No hay comentarios:
Publicar un comentario